Pasos de la linfadenectomía supracarinal en la cirugía del cáncer de esófago.
47
Resumen
Introducción:
A pesar del creciente desarrollo y las mejoras en el manejo perioperatorio y el tratamiento multidisciplinar del cáncer de esófago, el pronóstico de los pacientes sigue siendo sombrío, con unas tasas de supervivencia a 5 años del 25-30%.
Actualmente, la esofagectomía continúa siendo el pilar de su tratamiento, siendo la afectación linfática uno de los factores pronósticos independientes más importantes en la supervivencia del cáncer de esófago. Es por ello que la linfadenectomía total puede suponer un aumento en la supervivencia a largo plazo.
Para realizar una linfadenectomía total es necesario un conocimiento exquisito de la anatomía quirúrgica del mediastino superior para evitar la lesión del nervio laríngeo recurrente, tan temida en este tipo de linfadenectomía, y que se acompaña de una alta morbilidad.
Objetivos:
Dar a conocer los diferentes pasos para realizar una disección cuidadosa de los nervios recurrentes derecho e izquierdo a nivel del mediastino superior para poder completar la linfadenectomía mediastínica superior total disminuyendo el riesgo de lesión recurrencial.
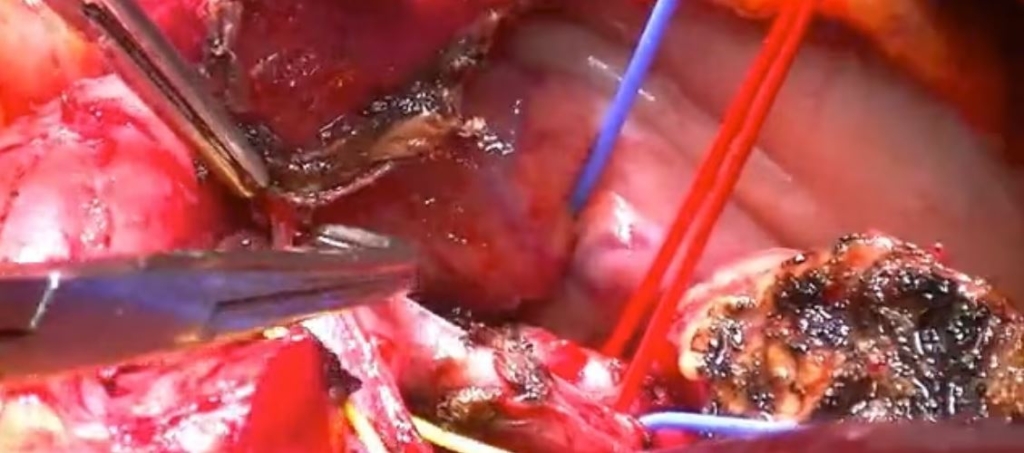
Técnica quirúrgica:
Colocamos al paciente en decúbito prono y realizamos un abordaje toracoscópico accediendo al tórax por el lado derecho.
Seccionamos la vena ácigos y su rama accesoria con endograpadora y traccionamos de ella. El nervio recurrente derecho (NLRD) recurre a nivel de la arteria subclavia. Traccionando del nervio vago derecho a nivel del borde traqueal podemos facilitar la disección fría del espacio entre la arteria subclavia y la tráquea para identificar el NLRD, el cual seguiremos en sentido craneal para liberar todo el tejido linfograso que lo rodea.
El nervio laríngeo recurrente izquierdo (NLRI) recurre en el arco aórtico para ascender en el surco entre la tráquea y el esófago. Para abordar el área del NLRI es importante conocer diferentes estrategias para lograr una adecuada disección. Este video ilustra diferentes formas de abordar el área de NLRI durante la esofaguectomía toracoscópica:
- En primer lugar, hay que disecar la zona izquierda del esófago bajando el tejido linfograso respetando la pleura izquierda hasta encontrar el plano de la arteria subclavia izquierda, el esófago está completamente movilizado y retraído hacia el lado derecho. Con esta estrategia podemos disecar en el tejido linfograso que tenemos separado de la arteria subclavia y encontrar el nervio recurrente izquierdo y los ganglios linfáticos alrededor de NLRI.
- El siguiente enfoque consiste en levantar el esófago en sentido posterior mediante doble tracción, separándolo de la cara posterior de la tráquea y de la arteria subclavia izquierda. En esta orientación se crea una amplia ventana, a través de la cual accedemos al mesoesófago, y a través de este podemos acceder al área del NLRI.
- Otro enfoque implica la sección del esófago proximal en el mediastino superior. Una vez que el esófago se disecciona hasta el ápex torácico, se divide con una endograpadora con un margen suficiente al tumor. La retracción de este muñón proximal hacia caudal permite abrir el espacio, creando una vista óptima del área del NLRI.
Para terminar la disección del tejido linfograso que rodea al NLRI, identificamos el borde superior del bronquio izquierdo, abordando el espacio aorto-bronquial para así poder realizar la disección de la ventana aorto-pulmonar; contemplamos como límite para la disección el pericardio que engloba la arteria pulmonar.
Discusión:
La esofaguectomía es conocida históricamente como una de las cirugías oncológicas más complicadas.
La linfadenectomía supracarinal en la esofaguectomía toracoscópica es una parte importante de la linfadenectomía mediastinica total, dado que se considera cada vez más primordial para obtener una mejor supervivencia y estadificar el cáncer con mayor precisión para mejorar el pronóstico del paciente.
La técnica puede ser especialmente dificil, sobre todo en el lado izquierdo, ya que se necesita una óptima visualización del campo y una disección muy cuidadosa evitando el electrocauterio para no lesionar el nervio (1). Además, a todo ello se suma la terapia neoadyuvante que los pacientes reciben previamente a la cirugía, implicando un mayor riesgo para la lesión de los nervios recurrentes que influye negativamente en la calidad de vida de los pacientes intervenidos.
Por tanto, es muy importante la estandarización del procedimiento quirúrgico y un conocimiento exacto de la anatomía quirúrgica. Un abordaje sistemático basado en el conocimiento anatómico adecuado puede estandarizar el procedimiento, obteniendo una adecuada linfadenectomía preservando los nervios recurrentes (2).
Conclusiones:
La linfadenectomía recurrencial bilateral en el cáncer de esófago influye en el número de ganglios extirpados y esto influye en la mejor estadificación, en el mejor control local y en la mejora de la supervivencia y en el tiempo libre de enfermedad.
La estandarización del abordaje supracarinal en el cáncer de esófago es necesaria para mejorar la disección del área recurrencial y lograr una linfadenectomía más adecuada, con una disminución de las complicaciones asociadas a la lesión recurrencial.
Bibliografía:
- Cuesta, M. A. (2019). Review of different approaches of the left recurrent laryngeal nerve area for lymphadenectomy during minimally invasive esophagectomy. Journal of Thoracic Disease, 11(Suppl 5), S766–S770.
- Cuesta, M. A., van Jaarsveld, R. C., Mingol, F., Bleys, R. L. A. W., van Hillegersberg, R., Padules, C., Bruna, M., & Ruurda, J. P. (2023). A novel anatomical description of the esophagus: the supracarinal mesoesophagus. Surgical Endoscopy, 37(9), 6895–6900.
- Cuesta MA, van der Wielen N, Weijs TJ et al. Surgical anatomy of the supracarinal esophagus based on a minimally invasive approach: vascular and nervous anatomy and technical steps to resection and lymphadenectomy. Surg Endosc 2017; 31:1863-1870.
- Cuesta MA, Weijs TJ, Bleys RLAW et al. A new concept of the anatomy of the thoracic esophagus: the meso-esophagus. Observational study during thoracoscopic oesophagectomy. Surg Endosc 2015; 29:2576-2582.
- Omloo JM, Lagarde SM, Hulscher JB,. Extended transthoracic resection compared with limited transhiatal resection for adenocarcinoma of the mid/distal esophagus: five-year survival of a randomized clinical trial.Ann Surg. 2007 Dec;246(6):992-1000
Autor
Mireia Espinós Arnau, Beatriz Castro Andrés, Marcos Bruna Esteban, Nuria Gracia del Olmo, Francisco Javier Vaqué Urbaneja, Fernando Mingol Navarro.
Centro de trabajo
Unidad de Cirugía Esofagogástrica. Hospital Universitari i Politècnic La Fe. Valencia. Valencia. España.
Vídeos Relacionados
.jpg)

Linfadenectomía mediastínica total por toracoscopia en prono en el cáncer de esófago

Step-up approach en el tratamiento del traumatismo pancreático cerrado.



